Хронический панкреатит: причины обострений, симптомы, диагностика и лечение.
Что такое хронический панкреатит
Хронический панкреатит — воспаление поджелудочной железы, которое развивается в течение нескольких месяцев и лет.
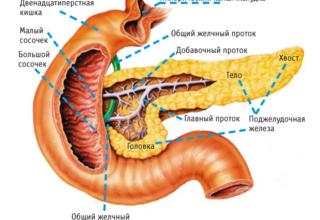
Поджелудочная железа участвует в пищеварение и регуляции обмена веществ. В 70% случаев хронический панкреатит развивается после 40 лет. Болезнь прогрессирует постепенно, на протяжении 5-10 лет и характеризуется сменой приступов обострения и затухания.
У 60% пациентов хронический панкреатит развивается в результате заболеваний желудка, кишечника, печени, желчного пузыря и желчевыводящих путей: спазма желчных протоков, камней в желчных протоках и нарушенной функции большого дуоденального сосочка (включая сфинктер Одди), через который желчь и панкреатический сок поступают в двенадцатиперстную кишку.
В 20% случаев хронический панкреатит развивается вследствие болезней поджелудочной железы: затянувшегося или плохо пролеченного острого панкреатита, кисты поджелудочной железы и пр.
Хронический панкреатит опасен тем, что по мере развития болезни панкреатические ферменты постепенно переваривают ткань поджелудочной железы. Развивается недостаточность функции поджелудочной железы, приводящая к тяжелым осложнениям, в частности, сахарному диабету.
Другие причины обострений панкреатита:
- избыточное употребление алкоголя;
- несоблюдение диеты: преобладание жирной и острой пищи, особенно на голодный желудок; булимия, анорексия;
- гастрит, язва желудка и 12-перстной кишки, рак желудка; рак печени;
- стресс;
- травмы;
- плохая наследственность, в частности кишечная форма муковисцидоза;
- длительный прием лекарств;
- инфекции: гепатит, сепсис, дизентерия, инфекционный колит и пр.
Симптомы хронического панкреатита
В 90 % случаев заболевание обостряется при нарушении диеты. Вот типичные клинические проявления хронического панкреатита:
- боль под ложечкой, отдающая в спину или в область сердца. Интенсивность боли, как правило, ниже таковой при остром панкреатите. Иногда боль имеет опоясывающий характер. Боль появляется через 1-5 часов после приема пищи и длится от 5 мин. до 7 часов. В положении лежа боль усиливается, но уменьшается, если свернуться калачиком;
- вздутие живота (метеоризм);
- потеря аппетита;
- тошнота, повышенное слюноотделение;
- сухость губ;
- себорея;
- нарушение переваривания пищи — чередование запоров и поносов.
Диагностика хронического панкреатита
Чтобы поставить диагноз, врачи (гастроэнтеролог, терапевт, хирург)назначают лабораторные анализы: общий анализ крови, биохимический анализ крови, анализ мочи, иммунологические исследования (определение уровня нормальных и измененных антигенов ткани, антител или сенсибилизированных лимфоцитов против антигенов поджелудочной железы и пр.)
Более точную информацию о локализации и стадии панкреатита получают при помощи УЗИ брюшной полости, гастроскопии, рентгенографии органов брюшной полости, эндоскопической ретроградной холангиопанкреатографии, компьютерной томографии, внутрижелудочной PH-метрии.
Лечение хронического панкреатита
При обострении в 80% случаев пациента госпитализируют в гастроэнтерологическое отделение. Главное правило во время обострения болезни — отказаться от еды и минимизировать питье.
Больным назначают препараты, тормозящие желудочную секрецию (антациды, ингибиторы протоновой помпы, такие как Омепразол, Пантопразол). Обязательна терапия ферментами поджелудочной железы, чтобы компенсировать ее нарушенную функцию (заместительная терапия). Для этого назначают Панкреатин.
Чтобы снять болевой синдром, применяют спазмолитики (Папаверин, Но-шпа) и обезболивающие (Атропин, Скополамин). Для профилактики развития инфекции, назначают антибиотики (Ампициллин, Гентамицин и пр.).
При воспалении желчного пузыря, камнях в желчном пузыре, закупорке желчевыводящих протоков, сопровождающихся частыми обострениями панкреатита, назначают хирургическое лечение.
После затухания обострения врачи рекомендуют санаторно-курортное лечение в Моршине, Ессентуках, Карловых Варах и пр.
Диета при панкреатите
Во время обострения хронического панкреатита нужно голодать 1-3 дня. Только после этого можно начинать есть; вначале низкокалорийную пищу, постепенно расширяя рацион. Через неделю в рацион включают овощные супы, нежирное мясо, творог.
Чтобы избежать обострения, потребуется придерживаться диеты. Основное правило диеты в “холодном периоде” — исключить копченую, жареную пищу, соль, острые блюда и алкоголь. Вот правильный режим:
- дробное питание (до 5 раз в день) малыми порциями;
- употреблять только свежие продукты. Их следует варить, запекать, готовить на пару, но не жарить и коптить;
- чтобы съесть 100 граммов жирной еды за 1 раз, потребуется дополнительный прием медикаментов;
- норма белка — до 150 г. в сутки (нежирное мясо, рыба);
- ограничить сладости до минимума или полностью исключить их.
Пример дневного меню при хроническом панкреатите:
Завтрак:
- рисовая или молочная каша. — 200 г.
- чай.
Дневной перекус:
- нежирный творог — 100 г.
Обед:
- овощной суп — 250 г.
- паровые котлеты — 150 г.
- овощное пюре — 100 г.
- компот.
Полдник:
- - паровой омлет — 100 г.
Ужин:
- каша овсяная — 200 г.
- чай.
К какому врачу обратиться
Чтобы не запустить болезнь, проконсультируйтесь у гастроэнтеролога, терапевта или хирурга. Обратитесь к врачам сервиса врачебных видеоконсультаций Botkin.pro. Посмотрите, как наши врачи отвечают на вопросы пациентов. Задайте вопрос врачам сервиса бесплатно, не покидая данной страницы, или здесь. Проконсультируйтесь у понравившегося врача.
Вопросы пациентов — ответы врачей Botkin.pro онлайн:
-
Как избежать обострений панкреатита?
У мужа 8 лет хронический панкреатит. Вначале обострения были раз в году, а теперь почти каждый месяц. Алкоголь последнее время вообще в рот не берет, но поесть любит, как и раньше. А меня не слушает, что передать нельзя. Я права?
Для понимания вопроса необходимы данные обследований, этиологические (причинные) факторы могут быть различны