Реактивный панкреатит: диагностика, симптомы и лечение заболевания
Что такое реактивный панкреатит
Реактивный панкреатит — воспалительное повреждение ткани поджелудочной железы, которое развивается на фоне заболеваний пищеварительной системы.
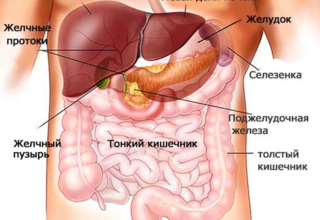
Поджелудочная железа находится в тесном окружении пищеварительных и кроветворных органов: желудка, двенадцатиперстной кишки, печени, желчного пузыря и селезенки. Кроме того, вырабатывая пищеварительные ферменты и инсулин, поджелудочная железа принимает активное участие в пищеварении и обмене веществ Поэтому повреждение окружающих органов приводит к реакции со стороны поджелудочной железы. Отсюда и название “реактивный панкреатит”.
Главная причина развития реактивного панкреатита — механическое нарушение оттока желчи и поджелудочного секрета в двенадцатиперстную кишку из-за спазма, закупорки или сдавливания поджелудочных протоков. Это возникает вследствие:
- желчекаменной болезни;
- язвенной болезни желудка и двенадцатиперстной кишки;
- воспаления желчного пузыря и желчевыводящих путей (холецистита и холангита);
- кишечные инфекции (сальмонеллез, дизентерия, холера, пр.)
- гастрита и дуоденита, аппендицита;
- воспаления печени (гепатита) и цирроза печени;
- рака желудка, печени, желчного пузыря, фатерова сосочка двенадцатиперстной кишки, поджелудочной железы и пр.
При механическом нарушении оттока поджелудочный секрет накапливается в железе. Пищеварительные ферменты активируются, что приводит к воспалению ткани железы. В тяжелых случаях (полная закупорка протоков, позднее начало лечения и пр.) наступает самопереваривание ткани, приводящие в грозному виду панкреатита — панкреонекрозу. Панкреонекроз в 80% случаев заканчивается смертью больного. Поэтому пациенты с реактивным панкреатитом нуждаются в наблюдении врача (гастроэнтеролога, терапевта, хирурга) и в стационарном лечении даже когда симптомы заболевания слабо выраженны.
Другие причины возникновения реактивного панкреатита:
- травмы брюшной стенки, органов пищеварения и селезенки;
- перитонит;
- послеоперационные рубцы и спайки
- дискинезия желчевыводящих путей;
- инфекции: гепатит, сепсис, дизентерия, инфекционный колит и пр.;
- прием лекарственных препаратов.
Симптомы реактивного панкреатита в 70% случаев напоминают обострения хронического панкреатита:
- режущие боли в подреберьях (с одной или двух сторон), иногда опоясывающего характера. Боль усиливается лежа на спине;
- вздутие живота;
- отсутствие аппетита;
- слабость, потливость и одышка
- тошнота, икота, ощущение сухости во рту;
- рвота, отрыжка;
- понос или запоры.
Диагностика реактивного панкреатита
В 30% случаев диагностика реактивного панкреатита помогает выявить и спровоцировавшее его заболевание. Это достигается с помощью УЗИ органов брюшной полости, гастродуоденоскопии, эндоскопической ретроградной холангиопанкреатографии, компьютерной томографии и других инструментальных методов исследования. Назначают лабораторные анализы: общий анализ крови, биохимический анализ крови (диагностически значимо повышение уровня аспарататаминотрансферазы — АсАТ и аланиаминотрансферазы — АлАТ), анализ мочи, определение ферментов поджелудочной железы в моче, копрограмму.
Лечение реактивного панкреатита
Главные принципы лечение — снятие воспаления поджелудочной железы и устранение заболевания, которое запустило реакцию железы. Промедление с началом лечения приводит к развитию хронического панкреатита. Реактивный панкреатит в 80% случаев лечат в стационаре.
Первые 3 дня пациенту показана строгая голод и минимум питья. Затем специальная диета. В остром периоде для снятия болевого синдрома врачи назначают ненаркотические анальгетики и спазмолитики. Чтобы подавить выработку ферментов применяют антиферментные препараты (Контрикал, Трасилол, Аспирин), а также ингибиторы секреции желудка (Омепразол, Пантопразол).
Если реактивный панкреатит развился на фоне желчекаменной болезни, после стихания обострения рекомендуют хирургическое удаление желчного пузыря. В 80% случаев это делается малотравматично — эндоскопически. Хирургическое лечение также проводят для устранения последствий язвенной болезни желудка и двенадцатиперстной кишки; для удаления опухолей желудка, фатерова сосочка, желчного пузыря, печени и поджелудочной железы.
В стадии затухания реактивный панкреатит лечат, в том числе, народными средствами — настоями череды, зверобоя, бессмертника. Полезны специальные дыхательные упражнения, которые воздействует на стенки внутренних органов.
Диета при реактивном панкреатите не отличается от таковой при других видах панкреатита (см. отдельную статью). Важно придерживаться диеты, минимум, в течение полугода после стихания воспаления. Откажитесь от алкоголя, курения, жареной и жирной пищи, копченых изделий, соли. В рационе должны преобладать нежирные мясо и рыба. Обязательное условие — измельчение продуктов. Продукты варят и готовят на пару, но не жарят или коптят. Допустимо употребление нежирных молочных продуков.
К какому врачу обратиться
Чтобы не допустить перехода реактивного панкреатита в хроническую форму и, тем более, избежать панкреонекроза, проконсультируйтесь у гастроэнтеролога. Обратитесь к врачам сервиса врачебных видеоконсультаций Botkin.pro. Посмотрите, как наши врачи отвечают на вопросы пациентов. Задайте вопрос врачам сервиса бесплатно, не покидая данной страницы, или здесь. Проконсультируйтесь у понравившегося врача.
Вопросы пациентов — ответы врачей Botkin.pro онлайн:
-
Как избежать обострений панкреатита?
У мужа 8 лет хронический панкреатит. Вначале обострения были раз в году, а теперь почти каждый месяц. Алкоголь последнее время вообще в рот не берет, но поесть любит, как и раньше. А меня не слушает, что передать нельзя. Я права?
Для понимания вопроса необходимы данные обследований, этиологические (причинные) факторы могут быть различны