Пролежни: причины, стадии, лечение и профилактика. Консультации специалистов
 |
Что такое пролежни
Пролежень - это омертвение (некроз) мягких тканей из-за их длительного давления, приводящего к нарушению кровоснабжения и нервной трофики.
Пролежни - одно из самых частых осложнений у людей, прикованных к постели.
Основная причина пролежней - недостаточный и неквалифицированный уход за лежачим пациентом. Формированию пролежней способствует ослабление организма, избыточный вес, недостаточный вес, недержание мочи и кала, пр.
Пролежни чаще всего образуются на ягодице, крестце, копчике, лопатках, локтях, пятках, коленях.
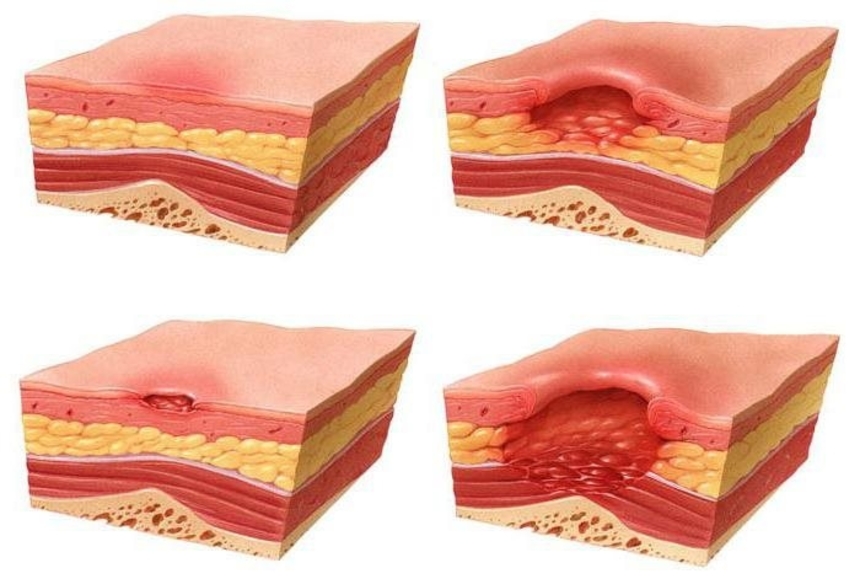
В зависимости от глубины поражения мягких тканей выделяют 4 стадии пролежней.
При 1 стадии пролежней страдает поверхностный слой кожи.
При 2 стадии пролежней поражается кожа с вовлечением подкожно-жировой клетчатки.
При 3 стадии пролежней формируется рана на всю глубину кожи и подкожно-жировой клетчатки - до мышцы.
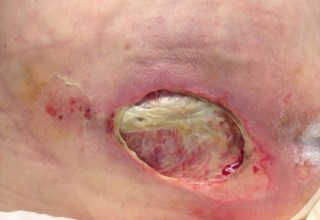
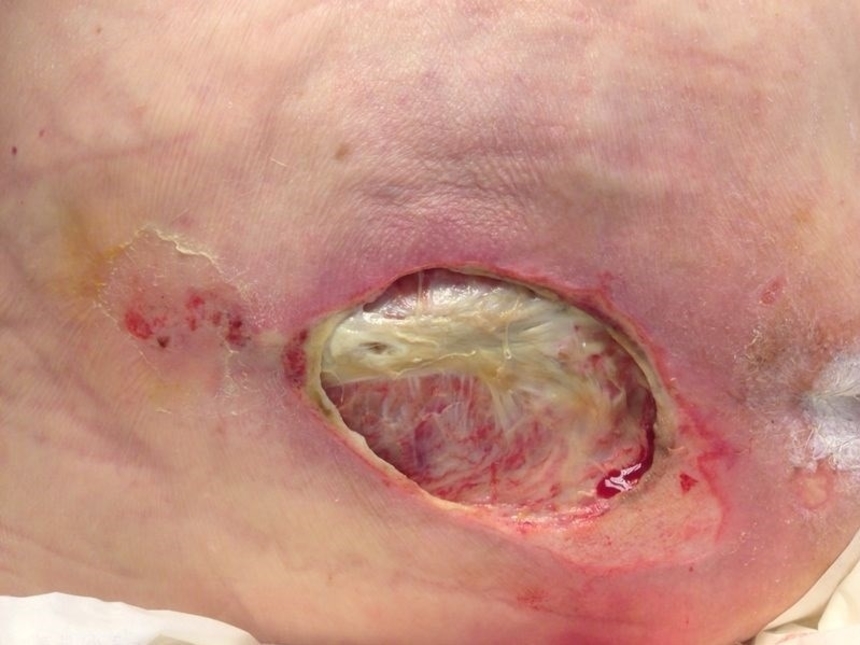
При 4 стадии пролежней некроз затрагивает и мышцу; формируется очень глубокая рана - до сухожилия и кости.
Пролежни диагностирует и лечит хирург. Диагноз ставят на основании наружного осмотра.
Лечение пролежней 1 и 2 стадии консервативное - применяют препараты для улучшения тонуса и защиты кожи; средства, улучшающие микроциркуляцию; антибактериальные препараты, пр.
Лечение пролежней 3 и 4 стадии, как правило, хирургическое - проводят удаление омертвевших тканей, после чего рану лечат некролитическими, дегидратирующими, заживляющими, антибактериальными препаратами в зависимости от локализации пролежней и глубины поражения тканей.
Без лечения или при неправильном несвоевременном лечении пролежни осложняются флегмоной, гнойным артритом, бурситом, остеомиелитом, эрозивным кровотечением, сепсисом, раком кожи, пр.
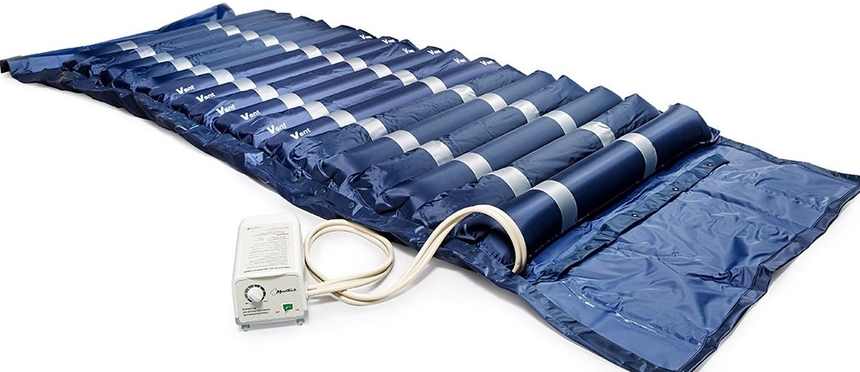
Профилактика пролежней сводится к тщательному уходу за лежачим пациентом, использованию специального противопролежневого матраса, надувного круга, регулярному массажу мягких тканей, сбалансированному питанию, пр.
Причины пролежней
Как отмечали выше, пролежни развиваются вследствие нарушения кровообращения и нервной трофики при длительном давлении на мягкие ткани. Важно знать, что при квалифицированном уходе за пациентом пролежней удается избежать в ⅔ случаев.
Вот патологические факторы, способствующие формированию пролежней:
- вынужденное длительное пребывание в горизонтальном положении: состояние после инсульта, инфаркта, тяжелых хирургических вмешательств, перелома; пребывание на искусственной вентиляции легких, поздние стадии деменции, болезни Альцгеймера, рассеянный склероз, тяжелая энцефалопатия, пр.;
- избыточный вес; дистрофия, кахексия;
- недержание мочи и кала;
- сухая кожа;
- анемия;
- болезни, сопровождающиеся нарушением кровообращения: сахарный диабет, атеросклероз, облитерирующий эндартериит, васкулит, тромбоз, пр.;
- длительная лихорадка;
- несбалансированное обедненное белком питание;
- ослабленный организм.
Симптомы пролежней, стадии пролежней
Клинически пролежни - это повреждения и раны разной глубины преимущественно над костными выступами с вовлечением кожи, подкожно-жировой клетчатки, мышц. В зависимости от глубины поражения и вовлеченности мягких тканей пролежни делят на 4 стадии.
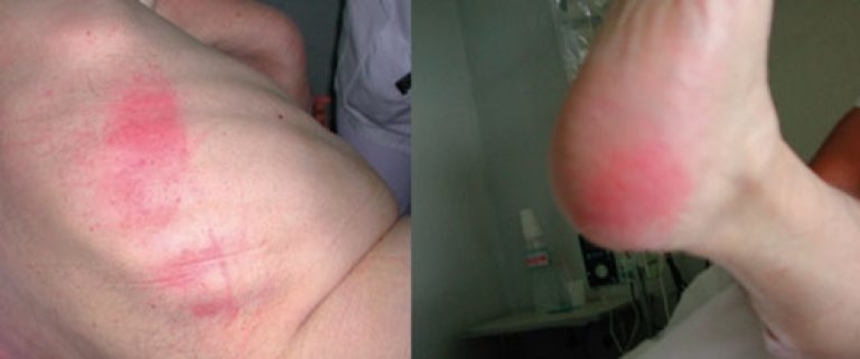 1 стадия пролежней - кожа над костным выступом еще не повреждена, но имеется покраснение и раздражение кожи, не исчезающее после прекращения давления.
1 стадия пролежней - кожа над костным выступом еще не повреждена, но имеется покраснение и раздражение кожи, не исчезающее после прекращения давления.
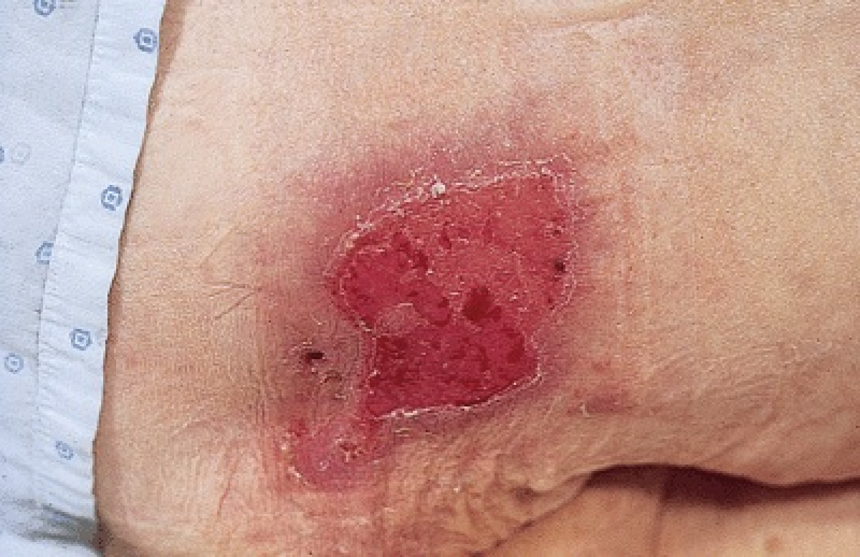 2 стадия пролежней - повреждение поверхностного слоя кожи (отслойка эпидермиса) с вовлечением подкожно-жировой клетчатки. На поверхности кожи может быть пузырь с жидкостью или рана по типу кожной язвы;
2 стадия пролежней - повреждение поверхностного слоя кожи (отслойка эпидермиса) с вовлечением подкожно-жировой клетчатки. На поверхности кожи может быть пузырь с жидкостью или рана по типу кожной язвы;
3 стадия пролежней - рана, затрагивающая кожу и подкожно-жировую клетчатку. На дне раны видна не поврежденная мышца. Характерно образование карманов, гнойных затеков и свищей;
4 стадия пролежней - глубокая рана, затрагивающая все мягкие ткани: кожу, подкожно-жировую клетчатку и мышцы. После удаления струпа и некротических масс в глубине раны видны сухожилия и кости.
Месторасположение пролежней зависит от того, в каком положении лежит пациент.
У пациентов, лежащих на спине, пролежни развиваются на ягодицах, крестце, копчике, пятках, в области лопаток и на затылке.
Если пациент лежит на боку, пролежни формируются на большом вертеле бедренной кости, на висках, ушах, на наружной поверхности плеча, колена, голеностопного сустава.
При вынужденном положении на животе пролежни появляются на крыльях подвздошной кости и на передней поверхности коленных суставов.
Диагностика пролежней
Диагноз ставят на основании внешнего осмотра.
Диагностика пролежней не вызывает затруднений для хирурга из-за характерного повреждения кожи и типичных ран.
Запаздывание с выявлением пролежней связано с тем, что пролежни мало безболезненны; поэтому уход за лежачими пациентами предполагает ежедневный осмотр кожи особенно в местах костных выступов.
Важно своевременно диагностировать глубокие пролежни, которые могут маскироваться не до конца разрушенной кожей.
Лечение пролежней
Поверхностные пролежни (1 и 2 стадия пролежней) лечат консервативными методами:
- средства, улучшающие кровоток и микроциркуляцию (Детралекс, Пирикарбат, пр.);
- местные препараты для повышения тонуса и защиты кожи;
- заживляющие примочки, мази, кремы;
- антибактериальные препараты;
- закрытие поврежденной кожи полиуретановой пленкой и гидроколлоидными повязками.
Глубокие пролежни (3 и 4 стадии пролежней) лечат хирургическими и консервативными методами:
- удаление некроза в пределах здоровых тканей. При проведении некрэктомии следует опасаться кровотечения;
- некролитические средства, применяемые для полного очищения раны: Левомеколь, Трипсин, Ируксол, пр.; повязки Тендервет, Гидроклин, пр.;
- препараты, ускоряющие заживление: Актовегин, Винилин, пр.; интреактивные повязки: Гидрокол, Бранолинд, пр.
Профилактика пролежней
Чтобы избежать пролежней придерживайтесь правил:
- пациент должен лежать на функциональной кровати;
- устраняйте давление на кожу над костными выступами с помощью противопролежневого матраса, надувных кругов;
- каждые 2 часа меняйте положение тела - поворачивайте пациента;
- ежедневно проводите соответствующую гигиену кожи, особенно при недержании мочи и кала. Подпитывайте, смягчайте, увлажняйте кожу специальными кремами и лосьонами;
- ежедневно проводите массаж мягких тканей с целью улучшения местного кровообращения;
- регулярно активизируйте пациента с помощью присаживания, дыхательной гимнастики, лечебной физкультуры, пр.;
- сбалансируйте питание пациента - потребуется диета с большим количеством белка;
- организуйте еженедельный осмотр хирурга.
К какому врачу обратиться
При первом подозрении на пролежни проконсультируйтесь с хирургом. Обратитесь к врачам сервиса врачебных видеоконсультаций Botkin.pro. Посмотрите, как наши врачи отвечают на вопросы пациентов. Задайте вопрос врачам сервиса бесплатно, не покидая данной страницы, или здесь. Проконсультируйтесь у понравившегося врача.