Краснуха: причины, симптомы, диагностика, лечение и профилактика. Консультации специалистов
 |
Что такое краснуха
Краснуха - это вирусная инфекция.
Часто путают краснуху с коревой краснухой. Важно знать, что коревая краснуха - это проявление кори; краснуха - самостоятельное заболевание. Корь и краснуху вызывают разные вирусы.
Распространенность краснухи зависит от привитости населения в конкретном регионе. При высоком уровне привитости (80-90% населения) краснуха практически не встречается.
Краснуха передается от больного человека здоровому человеку воздушно-капельным путем: через слизь и слюну при чихании, кашле, пр.
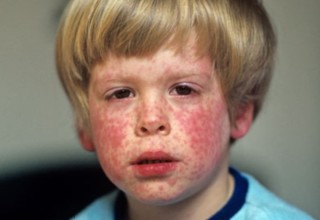
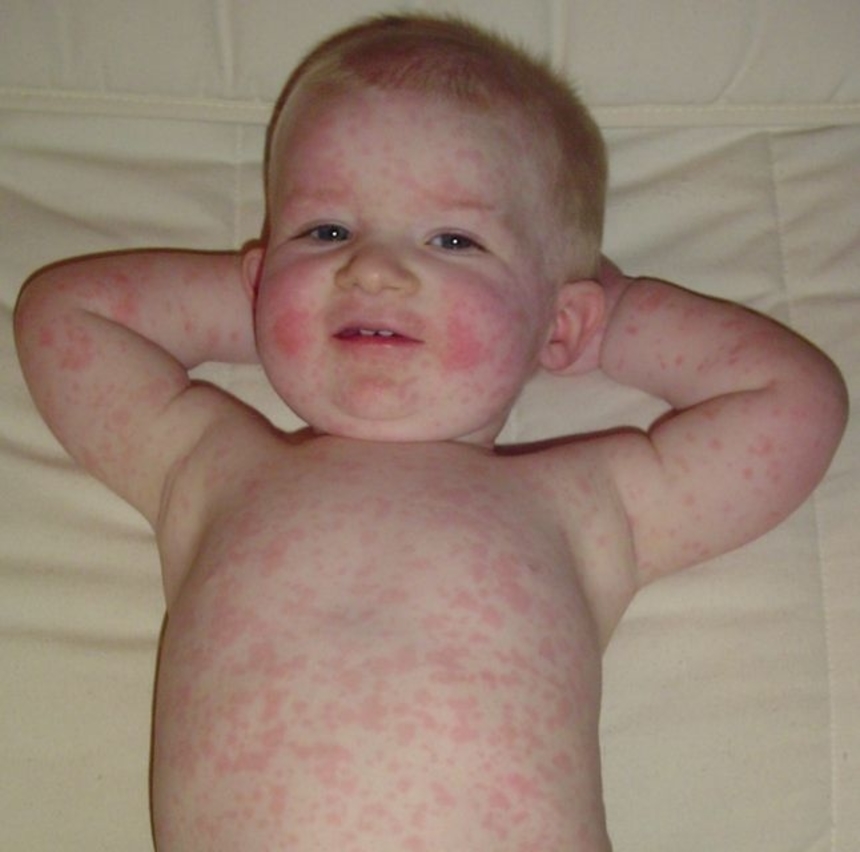
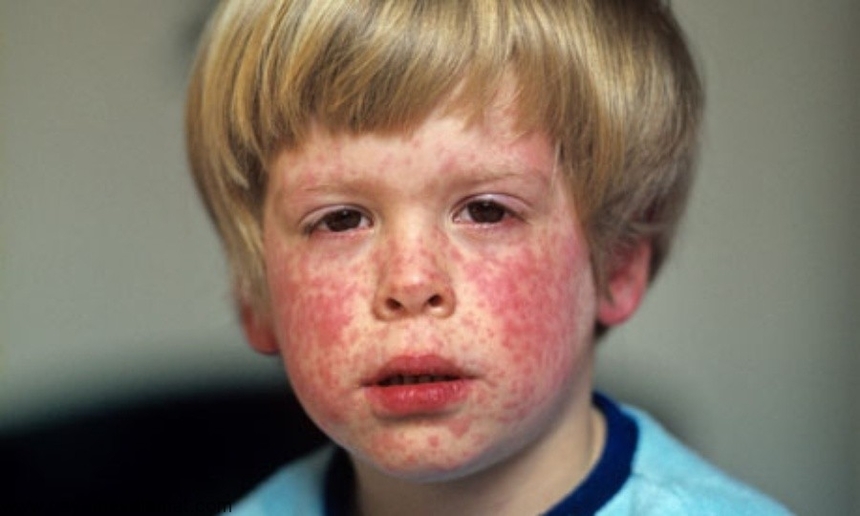
В большинстве случаев краснуха протекает легко и без осложнений. Симптомы краснухи - повышение температуры тела до 38 градусов, головная боль, явления фарингита, конъюнктивита, увеличение лимфоузлов на затылке и задней части шеи, пятнистая не зудящая розовая сыпь на лице, на пояснице и ягодицах в виде небольших пятен.
Краснуха представляет опасность только для плода при инфицировании беременной женщины в первом триместре беременности (врожденная краснуха). Вследствие врожденной краснухи у плода может развиться врожденная глухота, поражение глаз и врожденный порок сердца (триада Грега). Риск для плода снижается с увеличением срока беременности. При инфицировании матери на 1 месяце беременности риск для плода превышает 50%; на 3 месяце беременности - менее 20%; после 4 месяца беременности риск для плода менее 10%.
Краснуху диагностирует семейный врач, педиатр, терапевт, инфекционист на основании осмотра и анализа крови (иммуноферментный анализ).
Специального лечения краснухи нет - болезнь сама проходит через 2-7 дней. Для смягчения симптомов краснухи рекомендуют Парацетамол.
После болезни у пациента развивается стойкий иммунитет к краснухе - случаи повторного заболевания встречаются крайне редко.
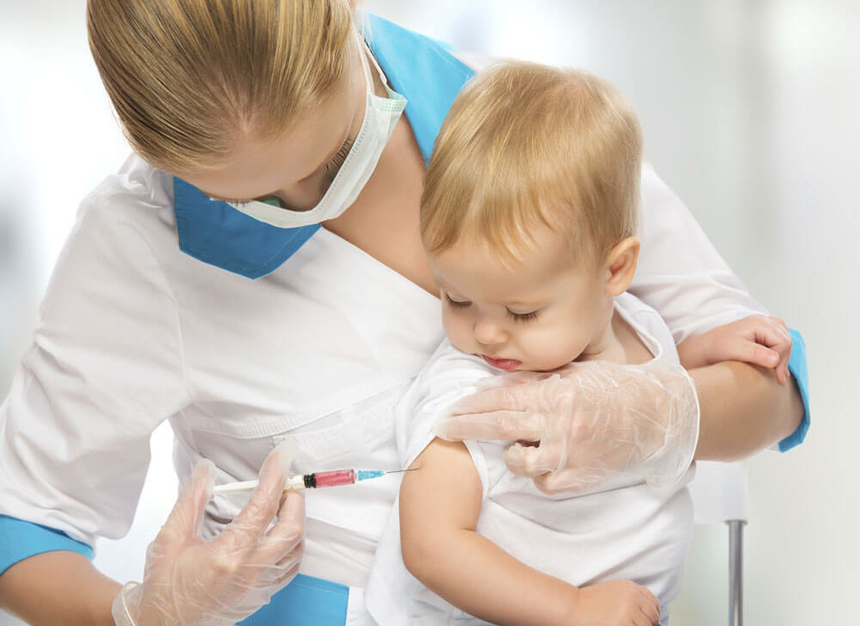
Профилактика краснухи сводится к прививке детей комбинированной вакциной от краснухи, кори и паротита. Первую прививку выполняют в 12 месяцев; ревакцинацию проводят в 6 лет.
Причины и пути передачи краснухи
Краснуху вызывает вирус Rubella virus, который относится к семейству Togaviridae, роду Rubivirus. Вирус погибает при повышении окружающей температуры до 50-60 градусов, поэтому краснухой чаще болеют в холодный период: ноябрь-март.
Из-за высокой заразности вируса случаются вспышки инфекции в местах массового пребывания людей: детсадах, школах, интернатах, пр.
Краснуха передается от больного человека здоровому человеку воздушно-капельным путем - при кашле, чихании, поцелуе, пр. Пациент заразен в течение 14 дней: 1 неделю до появления сыпи + 1 неделю после появления сыпи.
Симптомы краснухи у детей и взрослых
Инкубационный период (от заражения вирусом до появления клинических признаков краснухи) длится 15-25 дней.
В 40% случаев краснуха протекает бессимптомно или с незначительными симптомами, напоминающими легкую ОРВИ.
Краснуха бывает врожденной и приобретенной.
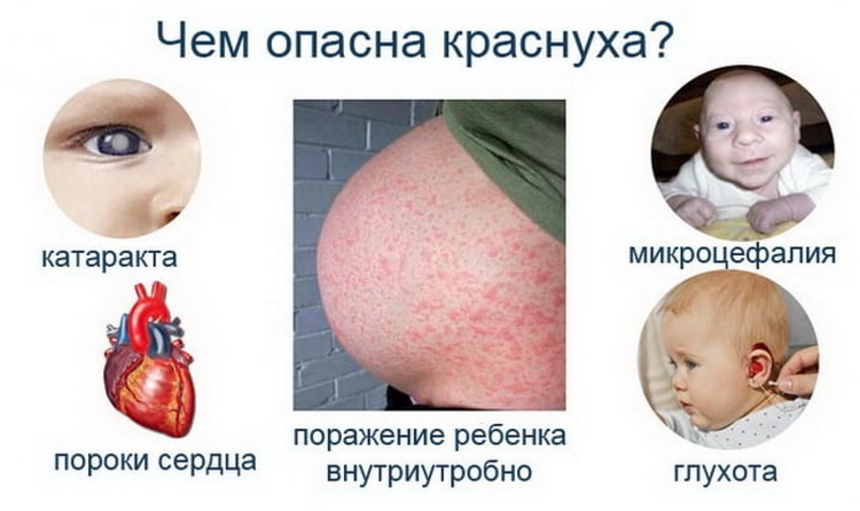 Врожденная краснуха - результат инфицирования матери в первые 3 месяца беременности. Как писали выше, врожденная краснуха провоцирует триаду Грега: врожденную глухоту, врожденный порок сердца и поражение глаз (катаракта). Более редкое осложнение врожденной краснухи - микроцефалия.
Врожденная краснуха - результат инфицирования матери в первые 3 месяца беременности. Как писали выше, врожденная краснуха провоцирует триаду Грега: врожденную глухоту, врожденный порок сердца и поражение глаз (катаракта). Более редкое осложнение врожденной краснухи - микроцефалия.
Приобретенная краснуха - следствие инфицирования вирусом краснухи в детском и взрослом возрасте.
Клинические проявления приобретенной краснухи у детей и взрослых очень схожи. Вот симптомы приобретенной краснухи:
- повышение температуры тела до 38 градусов, головная боль - первые проявления краснухи;
- явления фарингита и конъюнктивита;
- боль в мышцах рук и ног;
- лимфаденопатия - увеличение затылочных и заднешейных лимфатических узлов;
- сыпь на лице, пояснице, ягодицах, разгибательных поверхностях рук и ног, которая появляется через 2 суток после повышения температуры тела. Сыпь при краснухе макулезная - в виде небольших (по сравнению с корью) не сливающихся не зудящих розовых пятен.
Сыпь удерживается в течение 2-7 дней, после чего исчезает в течение 2-5 дней без шелушения, не оставляя следов.
Диагностика краснухи
Краснуху диагностирует семейный врач, педиатр, терапевт, инфекционист replicas de relogios omega на основании жалоб, внешнего осмотра и лабораторных исследований.
При внешнем осмотре выявляют характерную сыпь и увеличение затылочных и заднешейных лимфоузлов. Врач должен отличить сыпь при краснухе от таковой при кори, ветрянке, скарлатине.
Лабораторное исследование крови - иммуноферментный анализ (ИФА). При ИФА выявляют специфические сывороточный антитела и повышенный уровень иммуноглобулина М. При общем анализе крови определяют снижение количества лейкоцитов (лейкопения) и увеличение количества плазматических клеток (плазмоцитоз).
Лечение краснухи
Специфического лечения нет - болезнь проходит сама по себе.
При выраженных симптомах назначают Парацетамол.
Показано щадящее, но при этом полноценное питание с преобладанием фруктов и овощей; обильное питье. Еду приготавливают методом варки и на пару.
Профилактика краснухи - прививка от краснухи
При выявлении краснухи пациента изолируют до полного исчезновения сыпи; в первую очередь пациента изолируют от беременных женщин.
Специфическая профилактика краснухи - прививка живой комбинированной вакциной от кори, краснухи и паротита. Первую прививку делают в 12 месяцев; повторную - в 6 лет.
Если ребенок не был привит или был привит однократно, вакцинацию проводят во взрослом возрасте: мужчинам до 18 лет, женщинам - до 25 лет.
Для профилактики врожденной краснухи женщине рекомендуют прервать беременность, если инфицирование произошло в первом триместре. При отказе сделать аборт для экстренной профилактики краснухи беременной женщине вводят нормальный человеческий иммуноглобулин, который, к сожалению, не во всех случаях предупреждает врожденное инфицирование плода.
К какому врачу обратиться
При подозрении на краснуху проконсультируйтесь с семейным врачом, педиатром, терапевтом, инфекционистом. Обратитесь к врачам сервиса врачебных видеоконсультаций Botkin.pro. Посмотрите, как наши врачи отвечают на вопросы пациентов. Задайте вопрос врачам сервиса Botkin.pro бесплатно или проконсультируйтесь у понравившегося врача.